跃酷体育资源综合服务平台
sports resources integrated service platform
循环与运动
本章教学目的与要求:了解心脏的心动周期与泵血过程,了解静脉血流、微循环和心肌生理特性。掌握评定心泵功能指标,以及动脉血压和心血管功能调节概念、影响因素及其运动时的变化规律。
本章的教学重点:影响心输出量的主要因素;评定心泵功能的几项指标;运动时心输出量的变化;运动时血流量重新分配的特点及意义。
难点:心肌细胞的生物电现象;影响心输出量的主要因素;影响动脉血压的因素
第一节:心肌生理特性
第二节:心动周期及周期中各种变化
第三节:心输出量
第四节:血管中的血压与血流
第五节:心血管活动的调节
概述
血液在心血管中按一定方向周而复始流动,称为血液循环。血液循环的主要功能是运输机体各器官、组织和细胞的代谢活动所必需的氧气和营养物质,并运走组织细胞生成的代谢产物,使机体内环境的各种理化因素维持相对稳定,以保证机体的代谢活动正常进行;体内各内分泌腺分泌的激素和其它体液因素,通过血液循环运送到靶细胞,实现机体的体液调节;骨髓、淋巴结等生成的白细胞、免疫抗体及各种凝血因子等,也通过血液循环实现血液的防卫功能;内脏和骨骼肌产生的热量,也有赖于血液循环运送到肺和体表散热以实现体温垣定。
血液循环 血液循环又分为体循环(左心房-右心房)和肺循环(右心房-左心房)。血液循环的动力来源于心脏,由于心脏不断地进行节律性的收缩和舒张,从而推动血液向全身各部分,又为血液回流心脏提供必要条件。心脏的这种活动型式与水泵相似,故心脏又称为心泵beng。血管是输送血液的管道,并通过毛细血管与组织细胞进行物质交换与气体交换。
人在从事体力劳动或运动时,由于代谢水平提高,血液循环功能在神经和体液调节下产生代偿性增强,使之与运动负荷相匹配。在长期体育锻炼或训练的影响下,特别是经常参加有氧运动,血液循环特别是心泵功能可以获得明显增强。这些变化是增进健康,提高有氧工作能力的重要基础。从氧的运输角度来说,能使运输氧的功能得以提高,从而提高人体的有氧工作能力。
第一节、心肌的生理特性
心脏能不间断地进行有序而协调的收缩与舒张,以实现心脏的泵血功能,是由构成心脏的心肌细胞的生理特性决定的。但由于组成心脏的心肌细胞并非是同一类型,可根据它们的组织学特点、电生理特性以及功能上的区别,可以分为两大类型:一类是具有收缩与舒张功能的心房肌和心室肌细胞,称为工作细胞。它们具有兴奋性、传导性和收缩性,但不具有自律性。另一类是一些特殊分化的心肌细胞,组成心脏的特殊传导系统,具有自动产生节律性兴奋与传导性,不具有收缩性,称为自律细胞。现把这些特性,简述如下。
一、兴奋性
心肌细胞具有对刺激产生兴奋的能力,即受到一个有效刺激作用后会产生动作电位的能力,但动作电位与骨骼肌及神经纤维的比较,有其本身的特征。
(一)心肌细胞的生物电现象
以心室肌细胞为例,其动作电位的去极化过程和复极化过程分为5个时相,即0期,1期、2期、3期、4期。整个动作电位的持续时间较长,约为0.25-0.30s。在复极过程中,出现一个平台。兹分述如下:
1、去极化
去极化过程(0期)当心室肌细胞发生兴奋时,首先出现动作电位的去极化过程。此时膜内电位由-90mv迅速上升至+30mv左右,构成动作电位陡峭的上升支(图5-1)。0期的持续时间很短,约1-2ms。其机制是Na+内流。
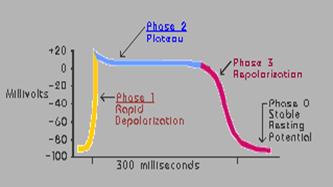
图5-1
2、复极化
整个复极化过程可以区分1、2、3、4期(图5-1)。
1期(快速复极初期)在动作电位上升支达到顶峰后,膜内电位迅速由+ 30mv下降至0mv左右。此期与0期合成锋电位,历时10ms。其机制是cl-内流。
2期(平台期)此期复极过程缓慢,膜内电位停滞于接近零电位水平,使记录到波形成为一个平坦的曲线,历时100-150ms。 此期是心肌动作电位区别于骨骼肌和神经纤维的显著特征。其机制是Ca2+内流和k+外流。
3期(快速复极末期)在平台期末,膜内电位以较慢的速度由0mv逐渐下降进入了3期,因此2期和3期之间无明确界限。进入3期后,复极速度加快,膜内电位较快地下降到-90mv,历时100-150ms。其机制是k+外流。
4期(静息期)是膜复极化完毕时期,此期内心室肌和心房肌细胞膜电位稳定于静息电位水平。在4期内,借助于细胞膜的离子主动转运,将内流的Na+和Ca2+ 排出,将k+摄回,恢复膜内外正常的离子浓度。
自律细胞动作电位不同于工作细胞,其最主要特征是在4期内膜电位不稳定,在复极化完毕后,即开始自动地、缓慢地去极、使膜内负电位逐渐减小,当其达到阈电位时,即爆发另一次动作电位,如此周而复始,使心脏自动产生节律性兴奋。
(二)兴奋性的周期性变化
心肌细胞与骨骼肌及神经纤维一样,在发生兴奋后,兴奋性的恢复要经历一系列恢复时期,即有效不应期,相对不应期和超常期,但它本身有一些特点,兹分述如下:
1、有效不应期(Effective refractory Period)
心肌细胞发生兴奋后, 动作电位从0期开始到膜内电位复极到-55mv左右这段时期内,任何强大的刺激都不能引起兴奋,这段时期称为绝对不应期;而从-55mv到-60mv的一段时间内,十分强大的刺激可以引起局部反应,但不能引起扩布性兴奋,即不能产生动作电位,所以从去极化开始到复极-60mv的这段时间,称为有效不应期(图5-2)。心肌细胞的有效不应期长,相当于心室整个收缩期加舒张早期,因而心脏不可能产生强直收缩,始终保持收缩和舒张交替进行。
2、相对不应期(Relative refractory Period)
在有效不应期之后,当膜内电位复极由-60至-80mv期间,施以大于正常阈强度的刺激,可以产生扩布性兴奋,这一时期称为相对不应期。但此时所引起动作电位,其0期的去极化的上升的幅度和速度都比正常的小,兴奋传导也比较慢。
3、超常期(Supernormal Period)
在相对不应期之后,膜内电位由-80mv 恢复到-90mv,在此期间给予低于正常阈强度刺激,也能引起扩布性兴奋,称为超常期。此期内所引起的动作电位的0期的去极化的幅度和速度仍低于正常。
超常期之后,膜电位及兴奋性已完全恢复正常。
二、自动节律性(Automaticity)
组织细胞能够在没有外来刺激的条件下,自动地发生节律性兴奋的特性,称为自动节律性,简称自律性。心肌具有自动节律性,但并不是所有心肌细胞都具有自动节律性。只是心脏特殊传导系统内的自律细胞才具有自动节律性。特殊传导系统各个都位中的自动节律性也有差别,其中窦房结细胞的自动兴奋频率最高,约为100次/分,浦肯野纤维的自动兴奋频率最低(约为25次/分),房室交界(约50次/分)和房室束依次介于前两者之间。因此,窦房结是主导整个心脏兴奋和跳动的正常部位,称之为正常起搏点(Normal Pacemaker)。
三、传导性(Conductivity)
心肌具有传导性,不仅特殊传导系统能够传导兴奋,所有的心房肌和心室肌也都有传导性,只是传导的速度各部分不同。
心脏的兴奋从窦房结发生后,即通过心房肌细胞之间的闰盘而传导于左右两心房。兴奋在心房肌的传导速度约为0.4m/s。在窦房结和房室交界之间的心房组织存在着“优势传导通路”,其传导速度较快。
兴奋从心房传到心室,必须通过房室交界,这一部位传导最慢,延搁时间最长,约需0.08-0.12s。房一室延搁具有重要意义,使心房兴奋和收缩先于心室,有利于心室的充分充盈而实现其泵血功能。
兴奋通过房室交界后,传导速度又重新加快,通过房室束、左右束支及浦肯野纤维传向心室。浦肯野纤维的传导速度可达4m/s,远快于心室肌本身的传导速度(1m/s),使左右两心室的所有肌纤维几乎在同一时间进入收缩状态,形成同步收缩。
四、收缩性(Contractility)
心肌收缩机制和过程与骨骼肌基本相似,但有其本身的特点:
(一)“全或无”方式的收缩
当刺激达到阈强度时,整个心房或心室就以“全”的方式进行收缩,即使应用比阈刺激强大的刺激,心肌收缩的幅度也不会变得更大;如果刺激达不到阈强度,心肌就不发生收缩,这就是“无”的表现。这个现象是由于心肌细胞间有闰盘的存在,闰盘对电流阻抗极低,易使兴奋从一个细胞传至相邻细胞的功能合胞体所形成心肌的这种“全”或“无”方式的收缩,并不意味着在任何情况下收缩的幅度都是相等的,当功能状态和理化环境发生改变时,虽然也是全部心肌纤维参与收缩,但其每一条肌纤维的收缩强度可以改变,于是整个心脏所表现出来的强度也就不同。
(二)不发生强直收缩
由于心肌的有效不应期长,延至整个收缩期和舒张早期,所以相继的各次收缩不能像骨骼肌那样可以总和,形成强直收缩,保证心脏收缩和舒张交替进行,有效地实现心泵血功能。(三)期前收缩和代偿性间歇
在某些情况下,如果心室在有效不应期之后受到人工的或窦房结之外的异常刺激,则可以产生一次期前兴奋,引起期前收缩或期外收缩(也称早搏)。期前兴奋也有它自己的有效不应期,当紧接在期前兴奋之后的一次窦房结的兴奋传到心室时,常常恰好落在期前兴奋的有效不应期内,不能引起心室兴奋和收缩,形成“脱失”,须等到下一次窦房结的兴奋传到心室时才能引起心室收缩,这样,在一次期前收缩之后,出现一段较长的心室舒张期,称为代偿性间歇。随之,才恢复窦性节律。
第二节、心动周期
一、 心动周期与心率
1、 心脏收缩和舒张一次,称为一个心动周期。心动周期历时的长短取决于心率,如以成年人安静时平均心率为75次/分,每个心动周期为0.8s,其中心房收缩期为0.1s,心房舒张期为0.7s;心房收缩时,心室处于舒张;心房进入舒张后,心室开始收缩,持续0.3s,随后进入舒张期,约0.5s。心室舒张期的前0.4s期间,心房也处于舒张期,称此间期为全心舒张期。
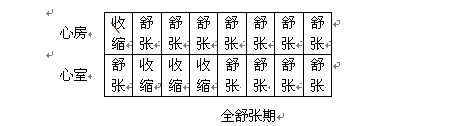
规律:
①在一个心动周期,心房和心室的活动按次序进行。
②左右两侧心房或心室的活动同步进行。
③舒张期长于收缩期。
④心率增快时,心动周期时间缩短,以舒张期缩短更明显,使心脏充盈不足。
一次心动周期中,心房和心室两者的活动依一定的次序先后进行,左右两侧心房或心室的活动是同步的,且收缩期均短于舒张期。如果心率增快,心动周期的历时缩短,尤其以舒张期的缩短更为明显(表5-1) 导致充盈的不足,从而影响心脏的泵血功能。

2、心率
心率是每分钟心脏搏动的次数。
成年人安静时:60~90次/分
儿童>成人
女性>男性
普通人>运动员
心率增快的因素:卧位→站位、进食后、体温↑、情绪紧张、疼痛、缺氧、运动、劳动等
成年人静息时心率在60-100次/分之间, 平均为75次/分,但随着年龄、性别、体能水平、训练水平和生理状况的不同有所不同。新生儿心率可达130次/分,两岁以内为100-120次/分,此后随年龄增长面减慢,至青春期时接近成年人的频率。在成年人中,女性心率比男性快3-5次/分。有良好训练或体能较好者心率较慢,尤其是优秀耐力运动员静息时心率常在50次/ 分以下。当人体由卧位转为站位时、进食后、体温升高、情绪紧张、疼痛刺激,缺氧、运动或劳动等,都可使心率加快。在肌肉活动时,心率的增加与运动强度有关,而且增加的幅度还与运动持续时间、体能水平、训练水平有关。所以心率是运动生理学中最常用又简单易测的一项生理指标。
二、心脏的泵血过程
在心脏的泵血过程中,心室所起的作用比心房更重要,现以左心室为例,说明心室射血和充盈的过程,以便了解心脏的泵血的机制。
(一)左心室的射血和充盈过程
左心室的一个心动周期,包括收缩和舒张两个时期,每期又分为多个时相。通常以心房开始收缩来描述一个心动周期的起始点。
G:图5-4
1、心房收缩期
心房开始收缩之前,心脏正处于全心舒张期,心房和心室内压力都比较低,接近于大气压,约为okpa(以大气压为零值)。由于静脉血不断流入心房,心房压相对高于心室压,房室瓣处于开启状态,血液由心房顺房──室压力梯度进入心室,使心室充盈。此时的心室内压低于主动脉压(约10. 6kPa ,即80mmHg),故半月瓣处于关闭状态。
心房开始收缩,心房容积小,内压升高,心房内血液被挤入已经充盈着血液但尚处于舒张状态的心室,使心室血液充盈量进一步增加。心房收缩期约为0.1s,随后进入舒张期。
2、心室收缩期
包括等容收缩相以及快速、减慢射血相。
(1)等容收缩相 心室开始收缩,室内压迅速升高,当心室内压超过房内压时,房室瓣立即关闭。此时,室内压尚低于主动脉压,半月瓣仍处于关闭状态,心室成为一个封闭腔,虽然心室收缩,但心室容积没有改变,故称等容收缩相,约0.05s左右。此期是从房室瓣关闭到半月瓣开启的这段时期,其特点是室内压快速大幅度升高。
(2)射血相 等容收缩期间室内压升高超过主动脉压时,半月瓣被冲开,等容收缩相结束,进入射血相。射血相最初1/3左右时间内,由心室射入主动脉的血量很大(约占每搏输出量的2/3),流速亦很快,心室容积明显缩小,室内压继续上升达峰值,这段时期为快速射血相,历时0.1s。随后,心室内压开始下降,射血速度逐渐减慢,称为减慢射血相,此时心室内压虽已略低于主动脉压,但因血液具有较大动能,依其惯性逆着压力梯度继续流入主动脉,心室容积继续缩小。此期为0.15s。
3、心室舒张期
包括等容舒张相和快速、减慢充盈相。
(1)等容舒张相 心室肌开始压舒张后,室内压下降,主动脉内血液向心室方向返流,推动半月瓣关闭;此时室内仍高于房内压,房室瓣依然处于关闭状态,心室又成为封闭腔。心室肌舒张,室内压急速大幅度下降,但容积并未改变,自半月瓣关闭直到室内压下降低于房内压,房室瓣开启时为止。这段时期,称为等容舒张相,历时约0.06-0.08s。
(2)充盈相 当心室压降到低于房内压时,房室瓣开启,心室充盈开始,血液顺着房──室压力梯度快速流入心室,称此期间为快速充盈相,历时约0.11s 左右。这期间流入心室的血液约占总充盈量的2/3。随后, 血液以较慢的速度继续流入心室,心室容积进一步增加,称为减慢充盈相,历时约0.22s。然后进入下一个心动周期。
(二)左心室泵血的机制
驱动血液在心血管系统中单向流动的主要动力是压力梯度,而心室的收缩和舒张,是导致心房和心室之间以及心室和主动脉之间产生压力梯度的根本原因,压力梯度又是引起瓣膜启闭,保证血液的单方向流动。
心室肌的收缩与舒张能力对心脏射血效率具有重要意义。心室肌收缩力强,收缩速度就快,等容收缩相就可缩短,射血时间相应延长,射血量就较多。心室舒张力强,可加速心室充盈,这不但有利于心率较慢时有较多血液充盈,使每搏输出量较大,而且可缓和心率较快时由于充盈时间短而造成的心室充盈不足。这些作用在肌肉活动时具有重要意义。
上一篇:体育游戏的作用和意义
下一篇:体育经济学研究对象和学科特点

